
Như đã từng cảnh báo từ năm 2018, thời điểm Giáo sư Tasuku Honjo và James P. Allison được trao giải Nobel về Y Sinh học, nay tôi xin viết lại bài này để cung cấp thêm góc nhìn, giúp bà con cảnh giác với những liệu pháp miễn dịch "mạo danh" tại Nhật Bản có thể làm tổn hại tới sức khỏe bệnh nhân và người dùng.
Liệu pháp miễn dịch là gì?
Hệ miễn dịch là một mạng lưới các tế bào, mô và các cơ quan hoạt động cùng nhau để bảo vệ cơ thể khỏi nhiễm trùng và các tác nhân lạ xâm nhập vào cơ thể. Liệu pháp miễn dịch trong ung thư là tên gọi chung của các phương pháp điều trị ung thư bằng cách tăng cường hoặc phục hồi chức năng chống ung thư có chọn lọc của hệ miễn dịch.
Có nhiều loại liệu pháp miễn dịch khác nhau sử dụng những nguyên liệu do cơ thể sản sinh ra hoặc trong phòng thí nghiệm. Chúng bao gồm kháng thể đơn dòng, vaccine ung thư, liệu pháp vi rút tiêu diệt khối u, liệu pháp tế bào T, liệu pháp tế bào NK và liệu pháp miễn dịch không đặc hiệu.
Các kháng thể đơn dòng hoạt động giống như kháng thể tự nhiên mà cơ thể sản xuất để chống lại các chất gây hại. Chúng được thiết kế để nhắm vào các protein đặc hiệu của tế bào ung thư. Đa số các liệu pháp miễn dịch mới là kháng thể đơn dòng, còn được gọi là thuốc ức chế điểm kiểm soát miễn dịch (immune checkpoint inhibitors, ICIs). Chúng là các loại thuốc ung thư đặc hiệu giúp hệ miễn dịch nhận ra và tiêu diệt tế bào ung thư.
Vaccine điều trị ung thư là phương pháp trình diện kháng nguyên để huấn luyện hệ miễn dịch, giúp hệ miễn dịch nhận diện và phá hủy kháng nguyên đó cùng với các thành phần liên quan trong tế bào ung thư. Trong khi đó, liệu pháp tế bào miễn dịch là các phương pháp tách lọc tế bào miễn dịch ra ngoài nuôi cấy, đôi khi huấn luyện chúng với các kháng nguyên đặc thù của ung thư và đưa ngược lại vào cơ thể để tìm diệt ung thư. Một số ví dụ về liệu pháp miễn dịch không đặc hiệu là các interferon và các interleukin.
Như trong hình 2, số báo cáo khoa học về điều trị miễn dịch trong ung thư tăng nhanh từ 2000 tới 2021 theo thống kê trên PubMed. Hình 3 nói về sức ảnh hưởng ngày càng lớn của các liệu pháp miễn dịch chính thống. Theo đó tổng giá trị thị trường của liệu pháp miễn dịch điều trị ung thư cuối năm 2021 dự báo sẽ đạt gần 120 tỷ USD, gần bằng một nửa GDP của Việt Nam năm 2020!

Hình 1: Liệu pháp miễn dịch được kỳ vọng vì tăng hiệu quả điều trị và ít tác dụng phụ hơn liệu pháp hóa trị truyền thống trong nhiều tình huống điều trị ung thư. (Nguồn: Arizona Blood and Cancer Specialists)
Liệu pháp miễn dịch dân gian mạo danh?
Song song với các phương pháp chính thống nói trên là hàng nghìn liệu pháp miễn dịch "dân gian" được đồn thổi trong cộng đồng.
Nhật Bản cũng là nơi đã sản sinh ra nhiều liệu pháp miễn dịch "dân gian" như tắm suối nước nóng nâng cao thân nhiệt hoặc tới nơi có tia phóng xạ liều thấp để "kích thích miễn dịch". Nhiều loại nấm, tảo đặc biệt hoặc thực phẩm chức năng cũng đã và đang được truyền bá là có khả năng "tăng cường miễn dịch" chống ung thư. Tuy nhiên, những phương pháp miễn dịch tự xưng này đã thoái trào vì không có số liệu khoa học hoặc đã bị phủ định công hiệu qua các thử nghiệm lâm sàng.
Tuy nhiên, giải Nobel Y sinh năm 2018 về miễn dịch trong ung thư đã vô tình tạo nên một làn sóng mới cho các phương pháp miễn dịch dân gian "lên đời" nhờ lối chơi chữ tinh tế.
Trong khi các thuốc ức chế điểm kiểm soát miễn dịch (ICIs) mới là tâm điểm được khen ngợi, lưu tâm vì có số liệu khoa học rõ ràng và được bảo hiểm tại nhiều nước đồng chi trả (Bảng 1) thì việc truyền thông ngắn gọn với từ khóa "liệu pháp miễn dịch rất tốt" đã làm nhiều người hiểu lầm và bắt đầu…vơ đũa cả nắm. Từ khóa "điều trị miễn dịch" trở thành một trong những từ được tìm kiếm nhiều nhất và tiếp tục bị lợi dụng để tiếp thị hướng tới người bệnh ung thư.
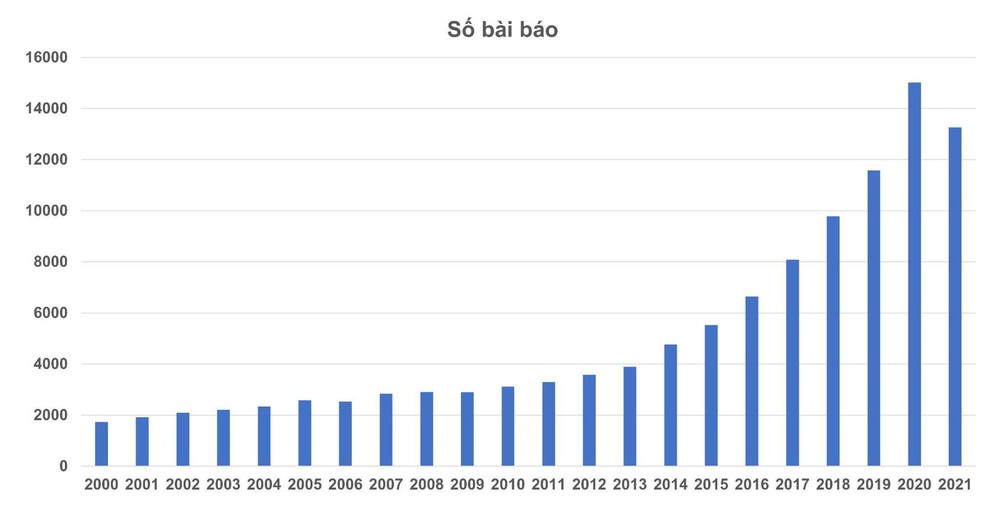
Hình 2. Số báo cáo khoa học về điều trị miễn dịch trong ung thư tăng nhanh từ 2000 tới 2021 trên PubMed
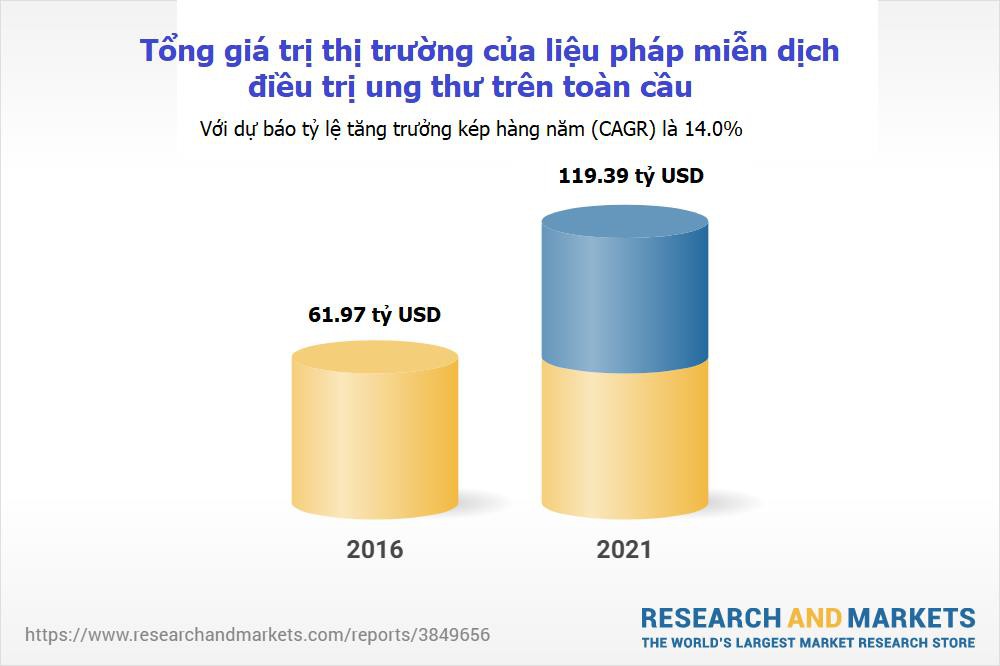
Hình 3. Tổng giá trị thị trường của liệu pháp miễn dịch điều trị ung thư cuối năm 2021 dự báo sẽ đạt đến gần 120 tỷ USD, gần bằng một nửa GDP Việt Nam năm 2020! (Nguồn: Research and Markets)
Nhiều bệnh nhân đã hồ hởi nói với nhau "Thấy chưa, nấm linh chi tăng miễn dịch chữa ung thư đã được chứng minh rồi đấy!" hoặc "Đi ngâm nước nóng chữa ung thư là có thật mà!" Khổ thay, những thông tin như vậy hoàn toàn không có cơ sở khoa học và đã lại lắng xuống sau một hồi đính chính tại Nhật Bản.
Cách phân biệt liệu pháp miễn dịch thật
Nhiều người nói rằng việc Giải Nobel Y sinh 2018 về Miễn dịch trong ung thư gây hiểu lầm hay kỳ vọng quá mức vào liệu pháp miễn dịch cũng giống như hiện tượng Giải Nobel Y sinh năm 2012 về tế bào gốc đã bị mượn danh trong trào lưu quảng cáo lăng xê điều trị bằng phương pháp này. Giáo sư Yamanaka Shinya, chủ nhân của giải Nobel này và cộng sự đã nhiều lần lên tiếng về việc mượn danh y học tái sinh để kinh doanh các liệu pháp tế bào gốc dù chưa có nghiên cứu nghiêm túc trên người. Việc áp dụng tùy tiện sẽ có thể làm hỏng hình ảnh và sự tin cậy dành cho ngành công nghiệp mới nổi.
Trước hàng trăm loại liệu pháp miễn dịch đang được tiếp thị, bệnh nhân và người thân không khỏi hoang mang vì không biết đâu là "hàng thật".
Thật ra, việc phân biệt không hề khó
Thông tin về quá trình nghiên cứu vaccine phòng ngừa COVID-19 trong 2 năm qua đã giúp chúng ta hiểu rằng có hàng trăm loại vaccine khác nhau, cái nào cũng "có thể là" vaccine tiềm năng, cùng nhắm vào protein gai của virus SARS-COV-2 nhưng hiệu quả thật sự thì khác nhau rất nhiều.
Trên thực tế, chỉ có một số vaccine được chuẩn thuận cho phép dùng trong cộng đồng còn hầu hết các loại khác đã thất bại ở thử nghiệm lâm sàng pha 1-2 hoặc chỉ tồn tại trên lý thuyết.
Đối với liệu pháp miễn dịch cũng vậy, "hàng thật" nên tin dùng vào thời điểm này là những loại thuốc và phương pháp đã được nghiên cứu kỹ lưỡng qua thử nghiệm lâm sàng VÀ được chuẩn thuận cho phép sử dụng VỚI đồng chi trả từ bảo hiểm y tế ở nhiều nước.
Tại Nhật Bản, chúng còn được gọi là "điều trị tốt" vì có đủ số liệu khoa học về độ an toàn và hiệu quả, được công bố trên tạp chí uy tín trong chuyên ngành ung thư. Bệnh nhân được bảo hiểm trả 70%-90% chi phí khi sử dụng các phương pháp này, có nghĩa là liệu pháp miễn dịch "thật" đã được "chọn mặt gửi vàng" để giúp ích cho hàng triệu người bệnh. Những liệu pháp này còn được đánh giá là tốt vì giúp bệnh nhân giảm hao tốn tiền bạc khi điều trị, hay "độc tính tài chính" mà ở Việt Nam hay nói đùa là "viêm màng túi".
Tìm thông tin về liệu pháp miễn dịch thật tại Nhật Bản không quá khó. Bệnh nhân và người thân ở Việt Nam chỉ cần hỏi bác sĩ xem chúng có tên trong hướng dẫn điều trị loại ung thư đó, ở tình huống đó tại Nhật Bản hay không. Nếu không biết tiếng Nhật, mọi người có thể tham khảo các hướng dẫn điều trị ung thư tương đương tại Hoa Kỳ hoặc Châu Âu, vì thuốc tốt thường sẽ được bảo hiểm đồng chi trả ở nhiều nước tiên tiến.
Xin lưu ý thêm là nhiều ICIs đã được bảo hiểm chi trả ở nhiều nước nhưng tại Việt Nam thì chưa vì thiếu ngân sách. Đây là một bài toán khó cho bệnh nhân lẫn bác sĩ. Lý do là thuốc miễn dịch được chuẩn thuận ở tình huống đó có thể khá-tốt về hiệu quả, nhưng điều trị mà tốn kém quá nhiều tiền thì vẫn chưa thực sự giúp ích cho người bệnh.
Bệnh nhân nên hỏi bác sĩ xem có thể tiếp cận thuốc qua thử nghiệm lâm sàng hoặc chương trình hỗ trợ tài chính cho người bệnh của một số quỹ từ thiện hay không. Nếu bệnh nhân có thể tham gia thử nghiệm lâm sàng, đó có thể là lựa chọn tốt vì chi phí thuốc thường được miễn phí.
Loại thuốc/Liệu pháp | Tên thông dụng | Tên thương hiệu |
Kháng thể kháng CTLA-4 | Ipilimumab | Yervoy® |
Kháng thể kháng PD-1 | Nivolumab | Opdivo® |
Pembrolizumab | Keytruda® | |
Kháng thể kháng PD-L1 | Avelumab | Bavencio® |
Atezolizumab | Tecentriq® | |
Durvalumab | Imfinzi® | |
Liệu pháp tế bào CAR T | Tisagenlecleucel | Kymriah® |
Axicabtagene Ciloleucel | Yescarta® |
Bảng 1. Những thuốc miễn dịch được chuẩn thuận tại Nhật Bản và cho phép dùng theo dạng bảo hiểm tại thời điểm tháng 2 năm 2021.
Cẩn thận với liệu pháp miễn dịch mới nổi
Theo danh sách trong Bảng 1, có thể thấy chỉ có hai liệu pháp sử dụng tế bào miễn dịch được Bộ Y tế Nhật Bản chuẩn thuận và được sử dụng theo hệ bảo hiểm. Xin lưu ý thêm là điều trị sử dụng tế bào CAR T này (xem giải thích phần sau) chỉ được áp dụng cho một số dạng ung thư cụ thể là U lympho dòng tế bào B lớn lan tỏa khó trị hoặc bệnh bạch cầu cấp dòng lympho (B-ALL) khó trị dương tính với CD19 (một biomarker/chỉ dấu sinh học cụ thể).
Điều này có nghĩa là việc áp dụng cho các tình huống ung thư khác là sai chỉ định vì không đủ bằng chứng về hiệu quả và độ an toàn. Những liệu pháp mới này chỉ nên thực hiện trong khuôn khổ của thử nghiệm lâm sàng ở những trung tâm nghiên cứu lớn.
Tương tự như vậy, các thuốc ICIs cũng không nên dùng ngoài chỉ định (tức tình huống và loại ung thư đã được chuẩn thuận) vì chúng không phải là "thuốc tiên" cho mọi loại ung thư và vô hại hoàn toàn. Vì chúng được bệnh nhân và người thân kỳ vọng và hiểu lầm trong khi còn quá mắc tiền, các nhà nghiên cứu tại Hoa Kỳ, Châu Âu và Nhật Bản đang tiếp tục nghiên cứu nhằm tìm ra những đặc tính của khối u và của người bệnh (biomarkers) nhằm dự đoán xem bệnh nhân có thể đáp ứng khá-tốt với điều trị ICIs này không.
Một số bác sĩ tại tại Hoa Kỳ nói với tôi, dù có trả 500-1.000 USD để làm xét nghiệm tìm biomarkers họ vẫn khuyên bệnh nhân làm vì nếu khuyên dùng thuốc ICIs đại trà, bác sĩ sẽ có thể làm nhiều gia đình thiệt hại gấp 10-30 lần con số đó.
Không quá khó hiểu nếu chúng ta nhìn vào các con số ví dụ: nếu biomarker dương tính, bệnh nhân có tầm 50-60% cơ hội đáp ứng còn nếu biomarker âm tính, bạn chỉ có <5% cơ hội đáp ứng với điều trị. Chính vì vậy, nói tới điều trị miễn dịch là phải nói tới biomarkers; một biomarker sai gây hại tương đương một điều trị sai và có thể khiến cả gia đình bệnh nhân phá sản. "Viêm màng túi" là một tác dụng phụ khó thấy nhưng cần tránh của điều trị miễn dịch.
Trong khi y học chính thống luôn cân nhắc nhiều yếu tố để cá nhân hóa điều trị nhằm nâng cao lợi ích cho người bệnh, một số nhóm kinh doanh vẫn đang cố gắng tiếp thị theo từ khóa nóng là "liệu pháp miễn dịch" chữa ung thư đại trà. Theo một báo cáo, tổng giá trị thị trường của liệu pháp miễn dịch điều trị ung thư cuối năm 2021 dự báo sẽ đạt đến gần 120 tỷ USD. Con số này gần bằng một nửa GDP của Việt Nam năm 2020
Gần đây, Bộ Y tế và các Hiệp hội Ung thư tại Nhật Bản kêu gọi người dân thận trọng với các liệu pháp miễn dịch cung cấp tự do (người bệnh tự trả tiền 100%) tại các Clinic tư nhân vì chúng chưa hề được kiểm định về hiệu quả điều trị. Vì một số phòng mạch đã cung cấp thông tin một chiều để thu hút người bệnh, Nhật Bản đã siết chặt quy định về quảng cáo y tế, theo đó nếu đưa thông tin thiên lệch về hiệu quả điều trị sẽ bị khiển trách hoặc đình chỉ hoạt động.
Theo bác sĩ Wakao Fumihiko, Giám đốc Trung tâm Thông tin và Đối sách Ung thư thuộc Trung tâm Ung thư Quốc gia, ngoài một số liệu pháp miễn dịch như thuốc ICIs và liệu pháp CAR T (Hình dưới) đã được Chính phủ Nhật Bản chuẩn thuận và được bảo hiểm đồng chi trả, hầu hết liệu pháp miễn dịch khác đều CHƯA ĐƯỢC phê duyệt vì không đủ bằng chứng khoa học và tác dụng của chúng chưa được xác nhận.
Điều này có nghĩa là tất cả những liệu pháp miễn dịch đang được quảng cáo tràn lan tại Việt Nam như vaccine peptide, vaccine tế bào đuôi gai, nuôi cấy tế bào NK, miễn dịch tự thân,… đều chưa/không được các Hiệp hội ung thư uy tín khuyên dùng.
Chính vì người bệnh phải trả 100% chi phí để điều trị tự do, có gặp tác dụng phụ thì về nguyên tắc sẽ không được bảo hiểm chi trả nên rất ít người Nhật theo các phương pháp này. Điều này cũng phản ánh quan điểm của nhiều bác sĩ chuyên khoa ung thư: đầu tư vào điều trị tự do ngoài khuôn khổ thử nghiệm lâm sàng là đầu tư mạo hiểm vì hiệu quả là không rõ ràng. Khả năng được Bộ y tế phê duyệt và được bảo hiểm đồng chi trả trong tương lai là không cao nên việc phổ biến mở rộng dịch vụ sẽ gặp trở ngại.
Tóm lại, có hàng nghìn loại điều trị miễn dịch nhưng hàng thật hàng tốt chỉ như đếm trên đầu ngón tay. Như những cảnh báo trước về cạm bẫy của mỹ từ, "điều trị tiên tiến" không đồng nghĩa với điều trị tốt và bệnh nhân, người thân cần tìm hiểu kỹ trước khi đầu tư theo các điều trị đó.
Hi vọng rằng bài viết này sẽ giúp độc giả bình tĩnh kiểm chứng thông tin về các loại điều trị miễn dịch đang được quảng bá tràn lan trong cộng đồng và không vội vàng chạy theo các liệu pháp miễn dịch "tự xưng", bỏ lỡ cơ hội điều trị tốt hơn bằng các phương pháp được các bác sĩ chuyên khoa đề xuất.
BS. TS. Phạm Nguyên Quý, Khoa Ung thư Nội khoa, Bệnh viện Kyoto Miniren, Đại học Kyoto - Đồng sáng lập Dự án Y học cộng đồng.
Tài liệu tham khảo:
https://www.asahi.com/articles/ASLD74SFGLD7UBQU00W.html
https://wedge.ismedia.jp/articles/-/10670?fbclid=IwAR1WSW2bH3b8ykUBY8Sn2ELf0q1iNMgo3U0j-6X5gzVTdx-nqFNw3uM5GDo
https://toyokeizai.net/articles/-/241925?page=2
https://ganjoho.jp/public/dia_tre/treatment/immunotherapy/immu02.html
https://yhoccongdong.com/thongtin/lieu-phap-mien-dich-car-t-trong-dieu-tri-ung-thu/
Giới thiệu về Liệu pháp tế bào miễn dịch CAR-T
Để hiểu được bản chất và hoạt động của tế bào CAR-T, xin lần lượt phân tích từng thành phần trong cái tên Chimeric – Antigen – Receptor – T cell theo thứ tự đảo ngược.
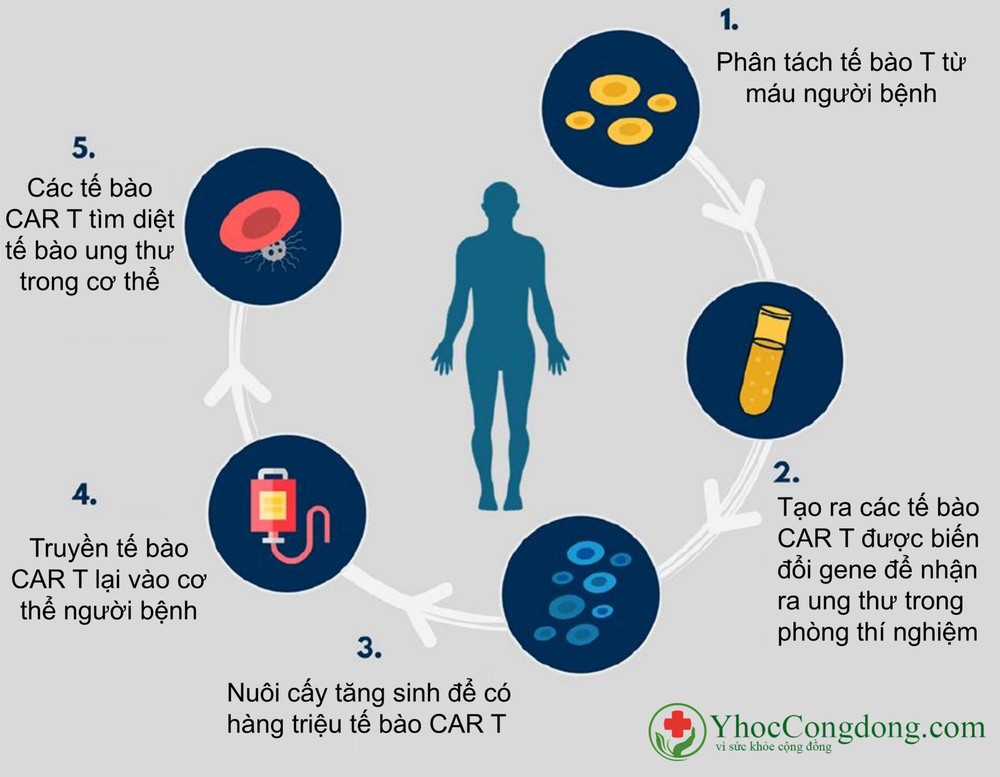
T cell/Tế bào T: Trong hệ miễn dịch, tế bào T là tế bào dòng bạch cầu có khả năng tiêu diệt các tế bào lạ bằng 3 cách: tiêu diệt trực tiếp, kích hoạt những loại tế bào khác (ví dụ như đại thực bào và tế bào NK – tế bào diệt tự nhiên) tham gia, hoặc tiết ra các kích hoạt tố (cytokine) để huy động các loại tế bào khác trong hệ miễn dịch đến cùng tham gia.
T cell receptor/ Thụ thể tế bào T: Điều quan trọng trước khi tế bào T ra tay tiêu diệt tế bào lạ là chúng phải có khả năng phân biệt được tế bào lạ với tế bào quen. Điều này được thực hiện thông qua thụ thể trên bề mặt được gọi là T cell receptor – TCR. Nếu tưởng tượng mỗi tế bào T là một ngôi nhà, thì thụ thể của tế bào T giống như cây ăng-ten vươn lên từ mái ngôi nhà đó. Cây ăng-ten thường có 3 phần, phần ngọn vươn ra ngoài để nhận tín hiệu, phần gốc để bám vào mái nhà, phần dây bên trong để truyền tín hiệu vào trong nhà (ti vi).
Giống như cây ăng-ten, thụ thể của tế bào T cũng có 3 phần, phần ngọn bên ngoài tế bào thường có độ đa dạng và linh động nhiều để nhận diện nhiều loại kháng nguyên, phần gốc để định vị trên màng tế bào và phần đuôi làm nhiệm vụ truyền tín hiệu vào bên trong tế bào.
Antigen/Kháng nguyên: là những phân tử đặc biệt, có khả năng kích thích đáp ứng miễn dịch. Vì mang nhiều đột biến, nên tế bào ung thư thường mang những phân tử lạ, khác với những tế bào xung quanh. Đây là đầu mối để hệ miễn dịch nói chung và tế bào T nói riêng phát hiện ra và tiêu diệt chúng. Tuy nhiên để đảm bảo chỉ có tế bào ung thư bị tiêu diệt, các nhà khoa học phải chọn ra được 1 loại kháng nguyên CHỈ đặc trưng cho tế bào ung thư mà thôi.
Chimeric/ Tổng hợp: Kết nối những nhân tố quan trọng này lại với nhau: Thụ thể – Kháng nguyên – Nhận diện – Đặc hiệu, các nhà khoa học đã đưa thêm vào một trình tự đặc biệt trên thụ thể nhằm đảm bảo rằng tế bào CAR-T sẽ luôn nhận diện được và tiêu diệt tế bào ung thư. Thêm vào đó, khả năng tiêu diệt của tế bào T cũng được tăng cường nhờ vào một số thay đổi ở phần đuôi của thụ thể nhằm khuếch đại tín hiệu. Vì tế bào CAR-T mang thụ thể đặc biệt với các phần mới với nguồn gốc khác nhau nên có tên là Chimeric (tổng hợp).
Hiện nay các nhà khoa học đang tiếp tục cải tiến tế bào CAR-T cũng như tìm ra loại kháng nguyên đặc trưng cho các loại ung thư khác để ứng dụng vào điều trị.