Tháng 06/2019 bệnh viện Nhi đồng Thành phố tiếp nhận từ bệnh viện Hùng Vương 1 trường hợp song sinh dính nhau đặc biệt. Đây là trường hợp sản phụ 25 tuổi mang thai lần đầu, vào tuần lễ thứ 16 của thai kỳ được phát hiện mang thai đôi dính nhau vùng bụng chậu, 2 thai có chung 1 dây rốn.
Sản phụ được mổ lấy thai chủ động lúc thai 33 tuần, cân nặng lúc sinh cả 2 bé được 3.2 kg. Sau khi được chuyển đến bệnh viện Nhi đồng Thành phố, các bác sĩ hồi sức sơ sinh đã tích cực điều trị ổn định tình trạng suy hô hấp do bệnh màng trong của 2 bé cũng như các bệnh lý liên quan đến trẻ sinh non, nhẹ cân khác.
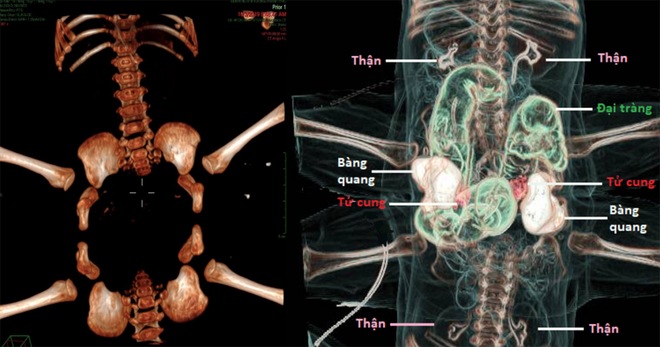
Qua thăm khám ban đầu các bác sĩ nhận định đây là trường hợp song sinh dính nhau vùng bụng chậu với 4 chân tách rời theo kiểu ischiopagus tetrapus (quadripus) cực kì hiếm gặp. Theo ước tính trên thế giới, tỉ lệ song sinh dính nhau là 1 trên 200.000 trẻ sinh sống. Trong số đó, chỉ có 6% là dính nhau kiểu ischiopagus tetrapus.
Toàn bộ gần 100 nhân viên bao gồm hơn 60 y bác sĩ điều dưỡng và nhân viên bệnh viện Nhi đồng Thành phố phối hợp hội chẩn nhiều lần cùng với gần 30 chuyên gia từ các bệnh viện và trung tâm lớn trên cả nước như bệnh viện Nhi đồng 1, 2; bệnh viện Chợ Rẫy, Chấn thương chỉnh hình, bệnh viện Mắt, bệnh viện Xuyên Á và trường Đại học Y dược TP.HCM để lên kế hoạch phẫu thuật chi tiết với nhiều cuộc hội chẩn chung trước cuộc mổ được diễn ra vào ngày 15/07.
Sau khi chuẩn bị đầy đủ các thủ tục về an toàn phẫu thuật, 2 bé đã được chuyển vào phòng mổ sáng ngày 15/07/2020 lúc 5g30 phút.
Bắt đầu gây mê lúc 6g30 giờ
Các nhóm phẫu thuật hội ý lần cuối trước mổ là 7g30 để xác định lại các phương án thực hiện, các giai đoạn phối hợp của các nhóm phẫu thuật viên. 9 giờ 51 phút TS BS Trương Quang Định (giám đốc bệnh viện Nhi đồng thành phố - Trưởng ê kip phẫu thuật) rạch da đường đầu tiên bắt đầu cuộc mổ.
Sau đó TS BS Trần Văn Dương (BV Chợ Rẫy) trưởng nhóm phẫu thuật tạo hình bắt đầu rạch da, cân cơ và mở bụng tách 2 bé để sau đó nhóm phẫu thuật ngoại tổng quát tiến vào thám sát ruột và thực hiện phương án chia đôi ruột.
10g41 : nhóm phẫu thuật viên ngoại niệu tách bàng quang, tử cung, âm đạo niệu quản. Không gặp khó khăn trong việc tách dính và phân chia các cơ quan. Các mốc giải phẫu được xác định giống như các hình ảnh đã chẩn đoán trước mổ.
12g40 nhóm phẫu thuật viên chỉnh hình tách xương chậu của 2 bé. Màng xương dính nhau rất cứng, khó khăn trong việc cắt rời. Tuy nhiên mọi việc vẫn tiếp tục diễn tiến tốt. Chảy máu lượng ít, truyền 1 đơn vị máu cho mỗi bé.
14g07: hoàn thành tách rời hoàn toàn 2 bé. Mỗi bé được đưa ra bàn mổ riêng, chuẩn bị các công đoạn chỉnh hình khung chậu, kéo vạt da che các cơ quan của bé. Nhóm ngoại niệu sẽ tiếp tục phẫu thuật phục hồi hệ tiết niệu sinh dục, ngoại tổng hợp phẫu thuật phục hồi hệ tiêu hóa, nhóm phẫu thuật tạo hình chỉnh hình phục hồi tầng sinh môn, khung chậu cho 2 bé.
Sau khi được tách rời, bé Diệu Nhi ở lại phòng mổ cũ, bé Trúc Nhi được chuyển sang phòng mổ kế bên. Diệu Nhi được giữ lại hậu môn thật và ½ đại tràng trái, Trúc Nhi được giữ lại đoạn hồi tràng chung, van hồi manh tràng và ½ đại tràng phải.
Bé Diệu Nhi
14g10 : nhóm phẫu thuật chỉnh hình khép xương mu và tạo hình khung chậu.
15g15 Nhóm phẫu thuật niệu phục hồi nối lại niệu quản, dẫn lưu bàng quang ra da.
16g05 Ngoại tiêu hóa làm hậu môn nhân tạo 2 đầu rời tại hạ sườn trái.
16g55 Khâu phục hồi thành bụng, tạo hình da 18g30 Bó bột đùi bàn chân để cố định khung chậu.
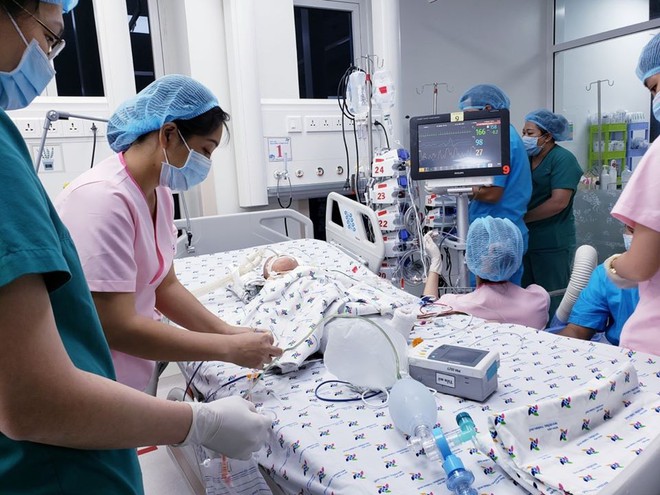
19g20 cuộc mổ kết thúc, sức khỏe bé ổn định, chuyển phòng hồi sức hậu phẫu, tiếp tục thở máy, an thần, giảm đau, vận mạch liều thấp
Tổng thời gian phẫu thuật 9 giờ 25 phút
Bé Trúc Nhi
14g 30 – 15g30: nhóm phẫu thuật chỉnh hình khép xương mu và tạo hình khung chậu.
15g40: nối lại niệu quản trái, dẫn lưu bàng quang ra da
16g45: đưa ruột non vào ổ bụng, làm hậu môn tạm ở hạ sườn trái
16g Khâu phục hồi thành bụng, tạo hình da
18g20 bó bột đùi bàn chân để cố định khung chậu
18g45 sức khỏe bé ổn đinh, chuyển phòng hồi sức hậu phẫu, tiếp tục thở máy, an thần, giảm đau.
Tổng thời gian phẫu thuật 9 giờ
Cả hai bé đều ổn định nhưng vẫn còn đau, bác sĩ đã hỗ trợ giảm đau, hỗ trợ hô hấp cho các bé. Bên cạnh đó, vết thương mổ tách hai bé tuy đã được ê-kíp bác sĩ tạo hình thành công nhưng rất phức tạp nên cần được theo dõi sát, chống loét, chống nhiễm trùng, nhiễm khuẩn.
Kế hoạch sắp tới: tiếp tục hồi sức ổn định hô hấp, tuần hoàn. Theo dõi hồi phục hoạt động của đường tiết niệu, đường tiêu hóa và các biến chứng có thể xảy ra trong những ngày tiếp theo.