Cơ chế gây ra XHDK
Tất nhiên là chảy máu phải có nguồn gốc từ mạch máu nhưng người ta chia ra 3 nhóm nguyên nhân chính:
Chảy máu do mạch máu bất thường: Bất thường mạch máu có thể kể đến là: quá trình tân mạch hóa sản sinh ra những mạch máu yếu kém như trong bệnh võng mạc tiểu đường, thiếu máu võng mạc, bệnh hồng cầu hình liềm, bệnh võng mạc trẻ đẻ non (ROP).
Thiếu máu mạn tính làm tăng yếu tố tăng sinh nội mô mạch máu (VEGF) và các yếu tố tăng sinh tân mạch khác, dạng nội mô mới có liên kết lỏng lẻo hay bục vỡ gây xuất huyết. Các yếu tố sinh xơ, dịch kính bệnh lý cũng gây co kéo vào các mạch máu vốn đã non yếu gây XHDK.
Chảy máu do sang chấn trên cơ địa mạch máu bình thường. Đứt vỡ các mạch máu vốn bình thường: mạch máu bị vỡ bởi các co kéo vật lý đủ mạnh để phá vỡ cấu trúc bình thường của nó.
Bong dịch kính sau, các co kéo của dịch kính lên thành mạch máu, nhất là trên những vùng có gắn kết chặt có thể gây chảy máu.
Ngoài mạch máu vỡ thì dịch kính cũng có thể bong theo hoặc không. XHDK đi kèm với bong dịch kính sau là tiền triệu của rách võng mạc (chiếm 50-70% tổng số bong dịch kính sau). Chấn thương đụng dập nhãn cầu cũng là nguyên nhân gây XHDK ở nhóm người trẻ hơn 40 tuổi.
Một vài hội chứng hiếm gặp khác như hội chứng Terson do máu ở khoang dưới nhện lan vào khoang dịch kính, hội chứng Valsava do tăng áp lực đột ngột lên thành mạch võng mạc cũng có thể là nguyên nhân của XHDK.
Chảy máu từ các khoang lân cận dịch kính: bệnh lý của các mô lân cận có thể gây XHDK. Máu có thể đến từ các vi phình mạch, các khối u, tân mạch của hắc mạc… Máu phá vỡ màng giới hạn trong và tràn vào khoang dịch kính.
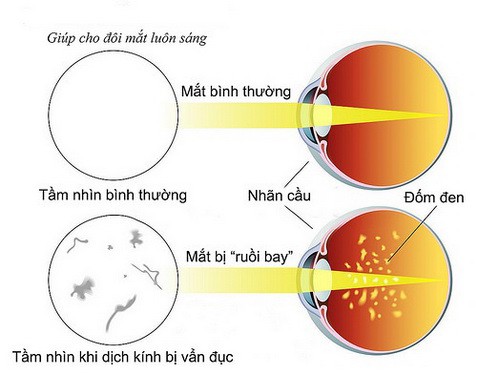
So sánh hình ảnh của mắt bình thường và mắt bị “ruồi bay”.
Triệu chứng của XHDK
Các triệu chứng của XHDK rất đa dạng nhưng luôn là không đau đớn, thường chỉ ở một bên: cảm giác có vật trôi nổi, giảm thị lực. XHDK khi ở mức độ nhẹ thường được bệnh nhân mô tả như ruồi bay, như mạng nhện, cảm giác như sương mù, như có màng chắn hay nhìn có quầng đỏ…
Nặng hơn sẽ là cảm giác mất thị lực trung tâm ngay khi mới ngủ dậy. Khi khai thác tiền sử, các bác sĩ sẽ chú ý truy tìm tiền sử chấn thương, tiền sử phẫu thuật mắt, tiểu đường, bệnh hồng cầu hình liềm, bệnh bạch cầu, bệnh lý động mạch cảnh, cận thị số cao.
Diễn tiến của XHDK
Máu trong dịch kính được làm sạch với tốc độ khoảng 1% ngày. Máu ở ngoài khoang dịch kính được tiêu biến nhanh hơn. Ở người trẻ, máu cũng tan nhanh hơn do cấu trúc dịch kính còn lỏng lẻo, cũng như vậy với mắt đã được cắt dịch kính hay đã ở giai đoạn hình thành cục máu.
Quá trình tan máu còn phụ thuộc vào bệnh đã gây ra nó, trong đó bệnh võng mạc đái tháo thường và thoái hóa hoàng điểm người già (AMD) là khó khăn nhất. Bệnh lý dịch kính võng mạc tăng sinh thường xảy ra sau XHDK khoảng 1 năm.
Các biến chứng có thể xảy ra
Nhiễm sắt nhãn cầu. Sắt từ giáng hóa các sản phẩm của máu có thể gây ra một loạt biến chứng như nhiễm độc võng mạc, nhiễm sắt thể thủy tinh và giác mạc.
Từ khi có các dược phẩm chứa chất vận chuyển ion sắt, biến chứng này cũng hiếm dần. Bệnh tăng sinh võng mạc - dịch kính sau XHDK là chuyện không hiếm.
Nguyên nhân được cho là quá trình thực bào, giải phóng các trung gian hóa học sẽ gây tăng sinh xơ-mạch dẫn tới sẹo xơ, sau nữa có thể là bong võng mạc.
Glôcôm tế bào ma, do ly giải sản phẩm máu: các hồng cầu hình tròn, màu nâu, rắn chắc, chứa đầy sản phẩm giáng hóa hemoglobin có thể di tản ra tiền phòng, lấp đầy vùng bè, gây glôcôm tế bào ma.
Các hemoglobin tự do, các đại thực bào ăn nó, hồng cầu cùng nhau gây nghẽn vùng bè được xếp vào bệnh glôcôm do ly giải sản phẩm máu.
Điều trị thế nào?
Phẫu thuật cắt dịch kính nên được tiến hành ngay nếu đi kèm bong võng mạc. Điều trị ngoại trú nếu không có bong võng mạc. Các bệnh lý là nguyên nhân gây XHDK sẽ được điều trị bằng laser khu trú hoặc toàn bộ.
Cắt dịch kính được chỉ định khi máu dịch kính không thể tiêu biến tự nhiên, có tân mạch mống mắt hay xuất hiện glôcôm tế bào ma.
Thời điểm chỉ định cắt dịch kính phụ thuộc nhiều vào nguyên nhân gây XHDK. Tiêm vào khoang dịch kính men hyaluronidase là một hướng điều trị mới đang được nghiên cứu.
Bệnh nhân cần được khám lại 2-3 tuần/ 1 lần để theo dõi diễn tiến của quá trình tiêu máu trong dịch kính, nguy cơ tái phát, kết quả điều trị rách và bong võng mạc nếu có. Phẫu thuật cắt dịch kính có thể phải chỉ định tiếp nếu có XHDK tái phát.